
Enger Lumbalkanal
Definition :
Wir sprechen von einem engen Lumbalkanal, wenn der Platz für die Nerven zu eng ist. Im weiteren Sinne gruppieren wir unter diesem Namen auch häufig die Foraminalstenose (die kleinen seitlichen Austrittslöcher der Säule) und die Rezessionsstenose (die Biegung, die der Nerv vor dem Verlassen der Säule nimmt).
Klassischerweise gibt es 3 Arten von schmalen Lendenkanälen:
-
Angeboren (im Zusammenhang mit kurzen Pedikeln)
-
Degenerativ (verbunden mit Gelenkhypertrophie)
-
Gemischt (Kombination von kurzen Pedikeln und Gelenkhypertrophie)
Mehrere Hauptelemente tragen zur Erhöhung der Stenose (Verengung) der engen Lumbalkanäle bei:
-
Bandscheibenprotrusion (da dies eine degenerative Verletzung ist, hat die Scheibe degeneriert oft auch und damit seine Höhe verloren. Der Verlust der Bandscheibenhöhe verursacht Vorsprung , weil das hintere Längsband an den benachbarten Wirbeln befestigt ist, aber kann neben der Bandscheibe falten. Dieses Element ist klassisch dynamisch, dh es nimmt die Lordose zu und die Kyphose ab.
-
Indirekte foraminale Stenose (auch verbunden mit dem Verlust der Bandscheibenhöhe, daher auch dynamisch).
-
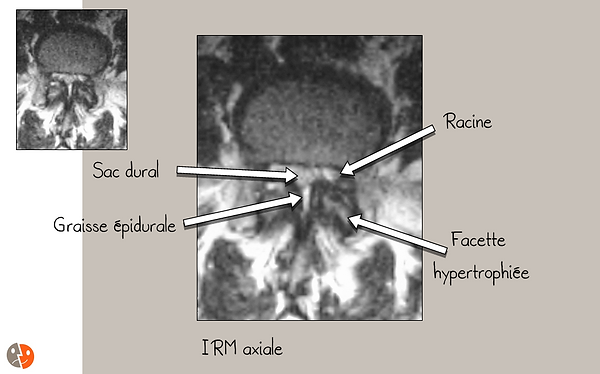
Eine " Hypertrophie der gelben Bänder " (tatsächlich ist es das Zusammenführen der Insertionen der gelben Bänder im Falle einer Gelenkhypertrophie, die sie dicker macht). Die Messung der Fläche des Wirbelkanals nur anhand der Knochengrenzen ist daher bedeutungslos und es ist die Fläche des Duralsacks (in einem axialen Schnitt), die an Bedeutung gewinnt.
-
Eine gelbe Bandzyste . Diese Zysten treten häufiger bei Gelenkvergrößerungen auf und erhöhen den Kompressionsgrad.
-
Epidurale Lipomatose . Diese Lipomatosen treten häufiger bei schmalem Lumbalkanal auf und erhöhen die posteriore Kompression des Duralsacks.
-
Spondylolisthesis (Gleiten eines Wirbels in Bezug auf einen anderen). Eine degenerative Spondylolisthesis erhöht die duktale Stenose und kann im Falle einer Operation abhängig von ihrer Stabilität die technischen Entscheidungen beeinflussen.
-
Die damit verbundene Skoliose erhöht einerseits die Dehnung der Wurzeln und ihre Empfindlichkeit gegenüber Kompression und andererseits die foraminale Stenose in den Konkavitäten .

Klinisch:
-
Neurogene Claudicatio
-
Einseitig, bilateral oder umschalten
-
Normalerweise ohne neurologisches Defizit
-
Vermindert durch vordere Beugung des Rumpfes und Sitzposition
(Wir fragen immer, ob der Patient beim Einkaufen in Supermärkten durch Schieben eines Wagens erleichtert wird.) -
Differentialdiagnose vaskulären Ursprungs
-
-
Schmerzen im unteren Rückenbereich (entgegen der landläufigen Meinung kann sich ein schmaler Lumbalkanal nur als Schmerzen im unteren Rückenbereich ohne Wurzelbestandteil manifestieren)
-
Einschränkung des Gehumfangs . Schließlich ist dieses Element das wichtigste, da der Schmerz per Definition subjektiv bleibt und einige Patienten den Schmerz kaum beschreiben, obwohl sie nicht mehr als 200 m laufen können, ohne anzuhalten. Die funktionelle Auswirkung ist signifikanter als der Schmerz.


Betriebsanzeige:
-
Es gibt keine absolute Indikation für eine Operation, da der Einfluss auf die Lebensqualität und Autonomie des Patienten entscheidend ist. Als Richtlinien können wir behalten:
-
Schmerzen, die vom Patienten als behindert eingestuft werden
-
Gehweite weniger als 1 km (unten tritt tendenziell eine massive Atrophie der Muskulatur auf)
-
Verlust der Unabhängigkeit / Autonomie (wie Schmerz ist dies sehr subjektiv)
-
-
Es gibt keine reale Altersgrenze, da die Morbidität / Mortalität, die mit einem verringerten Gehen bei älteren Menschen verbunden ist, häufig die Morbidität / Mortalität im Zusammenhang mit der Operation übersteigt.

Enger Lumbalkanal: Radiologische Untersuchung
Radiologische Bewertung:
-
Funktionelle Röntgenaufnahmen der Lendenwirbelsäule unter Last
-
Lumbaler CT-Scan

Lumbaler CT-Scan:
-
Zeigt Knochen und Arthrose sehr gut
-
Zeigt die gelben Bänder gut
-
Zeigt den Duralsack mäßig gut
-
Zeigt gute Scheibenvorsprünge
-
Erfordert eine große Strahlendosis, da sie auf vielen Ebenen kontinuierlich durchgeführt werden muss, um die kranio-kaudale Ausdehnung der Stenose zu beurteilen.
-
Erfordert sagittale Rekonstruktionen, um die Foraminalstenose und die damit verbundenen Ausrutscher richtig beurteilen zu können
Lumbale Radikulographie:
-
Invasive Untersuchung
-
Bleibt in bestimmten schwierigen Fällen der "Goldstandard"
-
Zeigt gut die zentrale Stenose und Rezession
-
Muss mit einem CT-Scan nach der Radikulographie kombiniert werden, um die gelben Bänder, die Bandscheibe und die Facettengelenke vollständig zu erfassen
-
Kann mit dynamischen Bildern (in Flexion / Extension) kombiniert werden, was den Vorteil hat, dass die dynamische Komponente klar demonstriert wird




Lumbale MRT:
-
Nicht-invasive Untersuchung
-
Gute Sicht auf die Wurzeln, den Duralsack
-
Beurteilung des Hydratationszustands der Bandscheibe und indirekter Anzeichen ihrer Degeneration (Modic-Zeichen)
-
Beurteilung der gesamten Lendenwirbelsäule
-
Beurteilung der paralumbalen Muskulatur
-
Möglichkeit myelographischer Sequenzen, die in gewissem Maße die Radikulographie simulieren
-
Eingeschränkte Visualisierung von Arthrose
Enger Lumbalkanal: Behandlungen
Behandlungsmöglichkeiten:
-
Enthaltung
-
Der schmale Lumbalkanal hat nicht genügend funktionelle Auswirkungen oder verursacht nicht "genug" Schmerzen
-
Die Komorbiditäten des Patienten machen die Operation aus anästhetischer Sicht zu riskant
-
Philosophische Wahl des Patienten (aufgrund seines Alters oder einer anderen Überlegung)
-
-
Konservativ
-
Es gibt keine wirklich konservative Behandlung, aber Physiotherapie und Ergotherapie können dem Patienten dennoch helfen, mit seinem schmalen Rückenmark besser zu leben. Mehrere Elemente können zu diesem klinischen Nutzen beitragen:
-
Akzeptieren Sie die Haltung der vorderen Beugung des Rumpfes, die den Patienten entlastet. Wenn Sie beispielsweise einen Wagen schieben, wird dieser entlastet, ebenso wie das Gehen mit einem Roller.
-
Lassen Sie die Menschen um sie herum die posturale anteriore Flexionsstörung akzeptieren! Wie oft hört der Patient "Aber setz dich auf! Es ist besser für deinen Rücken!" und versuchen, es zu tun, während es den Schmerz erhöht?
-
Lernen Sie, Ihre Aktivitäten aufzuteilen. Es ist die aufeinanderfolgende Zeit, die Schmerzen verursacht, nicht die kumulative Zeit. Der Patient kann nicht 60 Minuten am Stück laufen, sondern 4 x 15 Minuten oder 6 x 10 Minuten.
-
Erhalten Sie die bestmögliche Lendenmuskulatur, indem Sie einen Bruchteil des Spaziergangs machen (es scheint, dass eine gute paralumbale Muskulatur das Fortschreiten der Arthrose verlangsamt).
-
Gehen Sie den Boden hinauf (weil die Position günstig ist), aber gehen Sie im Aufzug hinunter (weil dies die Lordose der Lendenwirbelsäule erhöht, was die Kompression der Nerven verschlechtert).
-
Vermeiden Sie eine statische Stehposition, die die Lordose der Lendenwirbelsäule erhöht (vermeiden Sie daher Aperitifs, Ausstellungen, Konzerte usw.). Wenn der Patient beispielsweise einen Freund auf der Straße trifft, sollte er nicht aufhören, mit ihm zu sprechen, sondern entweder vorschlagen, dass er sich zum Reden hinsetzt oder beim Gehen spricht.
-
Vermeiden Sie es, mit ausgestreckten Beinen zu schlafen, und legen Sie immer ein Kissen unter die Knie, um auf dem Rücken zu schlafen (da das Beugen der Knie die Lordose der Lendenwirbelsäule verringert).
-
Kernübungen sind nützlich, aber nach einem bestimmten Alter oft schwierig durchzuführen. Es können jedoch einige vereinfachte Übungen durchgeführt werden.
-
-
-
-
Epidurale Injektionen : In der Vergangenheit waren epidurale Injektionen bei Patienten mit einem engen Wirbelkanal, insbesondere bei mehrstufigen, sehr beliebt, da sie eine Wirkung auf viele Wurzeln ermöglichten. Bei einem engen Lumbalkanal gibt es mehrere Hauptfehler bei den Nebenhoden:
-
Volumeneffekt: Das injizierte Produkt nimmt Platz im Kanal ein, der per Definition zu eng ist, was zu einer erhöhten Kompression führt (häufig jedoch vorübergehend).
-
Das Risiko einer Duralverletzung ist erhöht, da der Raum zwischen dem gelben Band und der Dura (Epiduralraum) virtuell sein kann und die Injektionstechnik mit Widerstandsverlust sehr zufällig werden kann.
-
Die Verteilung des injizierten Arzneimittels ist manchmal ziemlich zufällig und eine Epidurographie ist erforderlich, um es zu bewerten. Die Epidurographie hat leider die Folge, dass der intrakanale Volumeneffekt zunimmt.
-
Der Ansatz kann aufgrund der Facettenhypertrophie und möglicherweise der Hypertrophie der Dornfortsätze technisch schwierig gemacht werden. Die Verwendung der Fluoroskopie ist unerlässlich.
-
Aus unserer Sicht sind epidurale Injektionen bei schmalem Lumbalgang nur angezeigt, wenn eine epidurale Lipomatose vorliegt.
-
Wenn ein Epidural durchgeführt wird, können zwei Dinge das Risiko verringern:
-
Paramedian-Ansatz (der es ermöglicht, die Gelenkfacette und die Dornmembran besser zu vermeiden und die Länge der Nadel zu verringern, die in den Epiduralraum gelangt).
-
Position eher im ventralen Dekubitus als im lateralen Dekubitus, da dies die Dura mehr entspannt und den Epiduralraum geringfügig vergrößert, was das Risiko einer Duralverletzung begrenzt (aber die Wurzelkompression erhöht, die vom Patienten schmerzhaft empfunden werden kann).
-
Geste, die unter Sedierung ausgeführt wird, um eine vorzeitige Bewegung des Patienten zu vermeiden und Schmerzen zu lindern (wodurch der Valsalva-Effekt und die Erweiterung des Duralsacks verringert werden und somit das Risiko einer Duralverletzung verringert wird).
-
-
-
Facettenblöcke : Facettenblöcke vom Typ "Bündelzweigblock" haben nur einen geringen Einfluss auf die Schmerzen des Patienten und keinen Einfluss auf den Gehumfang. Intraartikuläre Facettenblöcke wirken sich häufig gut auf die Schmerzen des Patienten aus, sind jedoch zeitlich begrenzt (durchschnittlich 1 bis 2 Monate). Iterative intraartikuläre Facettenblöcke sind wahrscheinlich die beste Alternative für Patienten, die aufgrund ihrer Komorbiditäten nicht operiert werden können, oder für diejenigen, die nicht operiert werden möchten.
-
Periradikuläre Blöcke : Periradikuläre Blöcke haben aufgrund ihres exklusiven Extra-Kanal-Effekts keine wirkliche Anwendung in engen Lumbalkanälen .
-
-
Operationen :
-
Es ist eine überaus "maßgeschneiderte" Operation, da keine zwei schmalen Lumbalkanäle streng identisch sind. Viele Elemente, die mit dem engen Lumbalkanal verbunden sind, beeinflussen die technischen Entscheidungen (Spondylolisthesis, Skoliose, Zyste des gelben Bandes usw.).
-
Die wichtigsten chirurgischen Entscheidungen sind:
-
Dekompression (Laminektomie, Foraminotomie, Arthrektomie, unilateral oder bilateral, ...)
-
Spondylodese (PLIF, TLIF, posteriores Transplantat, Instrumentierung, ...)
-
Dynamische Stabilisierung (interspinös, instrumentiert, ...)
-
Reines Analgetikum (Morphinpumpe, Rückenmarkstimulator, ...)
-
-
Die oben genannten chirurgischen Möglichkeiten können kombiniert werden, so dass die Möglichkeiten nahezu unbegrenzt sind.
-
Aufgrund der zahlreichen chirurgischen Möglichkeiten, der Heterogenität der Grundpathologie und des langen Verlaufs kann keine wirklich gültige prospektive randomisierte Studie durchgeführt werden. Der Patient erhält daher abhängig von den Chirurgen, die er konsultieren wird, mehrere und nicht übereinstimmende Meinungen.
-
Enger Lumbalkanal: Operationen


Bilaterale Dekompression:
Die bilaterale Dekompression ist die "klassische" Operation für einen schmalen Lumbalkanal. Es kann auf einer oder mehreren Etagen durchgeführt werden. Diese Dekomprimierung enthält mehrere Elemente:
-
Bilaterale Laminektomie (vollständige Entfernung der Klingen) oder bilaterale Hemilaminektomie (teilweise Entfernung der Klingen)
-
Bilaterale Flavektomie (Entfernung der gelben Bänder)
-
Spinektomie (teilweise Entfernung des oberen Dornfortsatzes und des unteren Dornfortsatzes) mit Entfernung des interspinösen Bandes
-
Partielle Facettenarthrektomie (durch Subminieren, um die Foramina (Mittelteil) am besten zu dekomprimieren und zu vertiefen , ohne die Stabilität des Segments zu stark zu beeinträchtigen)

Präoperativer CT-Scan:
Der während der bilateralen Dekompression entfernte Teil ist gefärbt. Es ist:
-
Die Klingen
-
Der Dornige
-
Gelbe Bänder
-
Ein Teil der Facettengelenke

Operative Ansicht:
Dies ist eine Ansicht, die durch das Operationsmikroskop aufgenommen wurde. Der Duralsack ist gut dekomprimiert und hat eine zylindrische Form angenommen. In der Realität stellen wir auch fest, dass es mit der Herzfrequenz und der Atmung pulsiert, was das Fehlen einer Restkompression bestätigt.
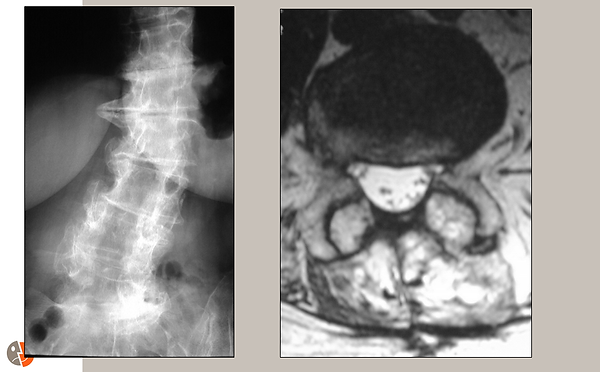
Postoperative Röntgen- und MRT-Untersuchungen:
Das Bild links ist eine frontale Röntgenaufnahme, die die Dekompression (dunkler Bereich) über mehrere Stufen zeigt. Skoliose ist ebenfalls gut belegt.
Das Bild rechts ist eine axiale MRT-Schicht. Der dekomprimierte Duralsack ist weiß sichtbar.
Mögliche Ergänzung zur Dekompression: Spondylodese
Die Stabilität der Lendenwirbelsäule nach der Dekompression ist Gegenstand großer Kontroversen.
Abhängig von der Art der Dekompression entsteht eine Instabilität, insbesondere wenn stabilisierende Strukturen wie das interspinöse Band oder die Facettengelenke geopfert werden. Elemente, die der Wirbelsäule des Patienten eigen sind, beeinflussen ebenfalls diese Stabilität, wie Spondylolisthesis, Skoliose, Bandscheibendegeneration oder schlechte Qualität der paralumbalen Muskulatur.
Zwei kombinierbare Philosophien zielen darauf ab, das Risiko einer postoperativen Instabilität zu verringern:
-
Dekompression "nuanciert", um weniger zu destabilisieren. Zum Beispiel kann man sich für eine einseitige Dekompression entscheiden, wodurch das interspinöse Band, das gelbe Band und das kontralaterale Facettengelenk erhalten bleiben. Sie können auch nur die Foramina und die Pause öffnen. Es gibt viele Variationen und technische Nuancen (die Verwendung von Schnellbohrern und des Operationsmikroskops ermöglicht die Erhaltung wichtigerer Strukturen)
-
Spondylodese : Eine Knochenfusion mit oder ohne posteriorer Instrumentierung verhindert eine Instabilität des operierten Segments. Eine intradiskale Käfigfusion kann eine weniger invasive Alternative sein. Bei der Auswahl oder Nichtdurchführung einer Spondylodese müssen mehrere Elemente berücksichtigt werden:
-
Da es sich häufig um ältere Patienten handelt, erhöht die Verlängerung der Interventionsdauer und der Blutung (Folgen einer Spandylodese) die Morbidität / Mortalität der Intervention. Manchmal kann ein sequentieller Ansatz weniger riskant sein (2 Operationen von 2 1/2 Stunden sind weniger riskant als eine 5-stündige Operation bei einem älteren Patienten).
-
Ein Übermaß an Steifigkeit des betriebenen Segments erhöht das Risiko einer Destabilisierung der benachbarten Segmente. Die Wahl des für die Spondylodese verwendeten Materials beeinflusst dieses Risiko durch Modulation der Elastizität der Baugruppe.
-
Die Kosten der Intervention sind erheblich höher. Das Risiko einer erneuten Operation, wenn keine Spondylodese durchgeführt wird, muss natürlich ebenfalls berücksichtigt werden.
-
Ein nicht dogmatischer und individualisierter Ansatz für die Operation des engen Lumbalkanals scheint uns daher der beste Weg zu sein.
Enger Lumbalkanal: Dynamische interspinöse Stabilisierung
Chirurgische Alternative: Dynamische interspinöse Stabilisierung
Die dynamische interspinöse Stabilisierung kann als einzelne Operation oder als Ergänzung zur Dekompression verwendet werden, solange die Dornfortsätze erhalten bleiben und genügend Klingen vorhanden sind.
Das Prinzip besteht darin, die Foramina indirekt zu öffnen und zu verhindern, dass sie sich in der Lordose schließen.
Wenn der Patient eine Verbesserung der vorderen Beugung des Rumpfes erfährt, besteht notwendigerweise ein Verbesserungspotential für eine dynamische interspinöse Stabilisierung, da dies eine vordere Beugung des Rumpfes simuliert (lumbale "Delordose").
Interspinöse Implantate:
Es gibt viele interspinöse Implantate (Diam, Coflex, Aperius, X-Stop, GelFix, ...). Einige sind für die perkutane Implantation konzipiert, während andere eine klassischere Öffnung benötigen.
Alle Implantate haben Elemente, die ihre Migration aus dem interspinösen Raum verhindern sollen.
Enger Lumbalkanal: Postoperative Physiotherapie



Schmaler Lumbalkanal: Anweisungen für zukünftige Operationen
Diese Anweisungen betreffen Patienten, die von unserem Team operiert werden. Jedes Zentrum hat seine eigenen Behandlungsprotokolle, die von den nachstehenden Anweisungen abweichen können.
Vorbereitung vor der Operation:
-
Anti-Aggregation Medikamente wie Aspirin oder Plavix müssen 10 Tage vor dem Tag der Operation gestoppt werden. Sie müssen jedoch mit Ihrem Arzt oder Kardiologen sicherstellen, dass dieser Stopp nicht riskant ist. Wenn ein Anhalten nicht möglich ist, sollten Sie Ihren Chirurgen und Anästhesisten informieren, um festzustellen, ob die geplante Operation zum geplanten Zeitpunkt fortgesetzt wird.
-
Antikoagulanzien wie Sintrom sollten 1 Woche vor dem Operationsdatum abgesetzt werden. Die Kreuzung mit Heparin-Injektionen (z. B. Fraxiparin, Fragmin) wird unter Aufsicht Ihres Arztes durchgeführt. Für das Verfahren ist ein PT von 60% erforderlich. Sie müssen jedoch mit Ihrem Arzt oder Kardiologen sicherstellen, dass dieser Stopp nicht riskant ist. Moderne Antikoagulanzien wie Xarelto sollten 2 Tage vor dem Operationsdatum abgesetzt werden. Wenn ein Anhalten nicht möglich ist, sollten Sie Ihren Chirurgen und Anästhesisten informieren, um festzustellen, ob die geplante Operation zum geplanten Zeitpunkt fortgesetzt wird.
-
Sie sollten eine Liste Ihrer üblichen Medikamente für das Verfahren mitbringen. Wenn Ihre Behandlung nicht Standard ist, sollten Sie die Medikamente auch selbst einnehmen.
-
Sie müssen Ihre letzten radiologischen Untersuchungen (CT, MRT, Röntgen ) für die Operation mitbringen , wenn Sie diese bei sich zu Hause haben.
-
Bei einer bekannten Allergie informieren Sie bitte das Pflegeteam und den Anästhesisten, auch wenn diese bereits in Ihrer Akte enthalten ist. Bestimmte Allergien können eine spezifische allergologische Beurteilung erfordern und zu einer Verschiebung des Verfahrens führen.
Postoperative Folgen:
-
Halten Sie die Position im Bett 4 Stunden lang auf dem Rücken , um die Blutstillung zu erleichtern. Dann können Sie sich en bloc auf die Seite drehen.
-
Wenn keine Liquorleckage austritt, ist es nicht nur möglich, sondern auch wünschenswert, bereits 6 Stunden nach der Operation aufzustehen und zu gehen. Sie müssen als Ganzes aufstehen und der Physiotherapeut und / oder die Krankenschwester werden Sie beim ersten Erwachen begleiten.
Wundnarbe:
-
Die Narbe ist schöner, wenn sie nach der Operation 1 Jahr lang nicht der Sonne ausgesetzt ist. Denken Sie daran, es entweder mit Kleidung oder mit einem Gesamtbildschirm zu schützen.
-
Steristrips sollten 3 Wochen nach der Operation bis zur Untersuchung aufbewahrt werden .
-
Die Fäden sind resorbierbar und müssen nicht entfernt werden .
-
Bei Entlassung und / oder Fieber rufen Sie bitte sofort das Sekretariat an (021 923 3848) oder bei Nichtverfügbarkeit Ihren behandelnden Arzt, das Krankenhaus, in dem Sie operiert wurden, oder die Notaufnahme eines Krankenhauses in Ihrer Nähe Zuhause.
Medikamente:
-
Die üblichen Medikamente sollten wie vor der Operation fortgesetzt werden.
-
Antiaggregierende Medikamente wie Aspirin oder Plavix können am Tag nach der Operation wieder aufgenommen werden.
-
Antikoagulanzien wie Sintrom können bereits 3 Tage nach der Operation wieder aufgenommen werden.
-
Analgetika (Dafalgan, Irfen, Tramal usw.) sollten nur bei Schmerzen eingenommen werden. Sie sind nicht obligatorisch und beeinflussen die Heilung nicht im eigentlichen Sinne.
Nach Hause zurückkehren:
-
Denken Sie daran, Ihre radiologische Akte mitzunehmen, wenn Sie nach Hause zurückkehren.
-
Bitte überprüfen Sie, ob Sie für den Tag Ihrer Rückkehr genügend Medikamente zu Hause haben, insbesondere vor einem Wochenende oder Feiertag.
-
Bitte überprüfen Sie, ob Sie erhalten haben (falls erforderlich):
-
Rezept für Schmerzmittel
-
Rezept für Physiotherapie (nicht systematisch)
-
die Bestellung für die Pflegekraft zu Hause (Kontakt vor dem Eingriff aufnehmen)
-
Arbeitsunterbrechung
-
Datum und Uhrzeit der nächsten Untersuchung
-
Physische Aktivität:
-
Gehen ist die beste körperliche Aktivität nach einem solchen Eingriff . In Abwesenheit von Schmerzen wird keine zeitliche Begrenzung festgelegt. Es ist jedoch vorzuziehen, die Frequenz der Dauer zuzuordnen. Daher ist es im Allgemeinen besser verträglich, 4 x 15 Minuten pro Tag zu gehen, als eine Stunde pro Tag zu laufen.
-
Absätze zwischen 1 und 4 cm eignen sich am besten für den Rücken.
-
Sie müssen die von Ihrem Körper vorgegebenen Grenzen einhalten , da ein Übermaß an Aktivität an einem Tag fast immer zu einer Einschränkung der Aktivität an den folgenden Tagen mit einer negativen Gesamtbilanz führt.
-
In der Vergangenheit wurde systematisch eine Belastungsgrenze festgelegt . Wir glauben derzeit, dass Überhänge auch bei einer kleinen Last so weit wie möglich vermieden werden sollten, aber dass es keine absolute Grenze gibt, wenn die Last gegen den Körper getragen wird. Der gesunde Menschenverstand sollte sich durchsetzen und wenn eine bestimmte Belastung Schmerzen verursacht, müssen Sie noch einige Wochen warten!
-
Statische Positionen, die ohne Gehen sitzen oder stehen, werden schlecht vertragen und verursachen Schmerzen. Ein häufiger Positionswechsel ist vorzuziehen.
Sport:
-
Die Wiederaufnahme sportlicher Aktivitäten sollte nicht zu Schmerzen führen, aber eine frühzeitige Wiederaufnahme ist wünschenswert , um nicht zu viel Muskeln zu verlieren.
-
Zügiges Gehen bleibt die beste Sportaktivität für den Rücken. Bei Gleichgewichtsstörungen oder subjektiver Unsicherheit wird die Verwendung von nordischen Wanderstöcken empfohlen.
-
Das Treppensteigen ist eine ausgezeichnete Übung, aber das Treppensteigen ist weniger günstig. Wenn ein Aufzug verfügbar ist, gehen Sie mit dem Aufzug auf und ab!
-
Schwimmen ist auf dem hinteren und vorderen Krabbeln möglich, aber Brustschwimmen sollte 3 Monate lang vermieden werden, da es die Lordose der Lendenwirbelsäule zu stark erhöht.
-
Laufen ist ab 3 Monaten möglich, aber Asphalt vermeiden. Laufen Sie zum Beispiel lieber im Wald oder auf einer finnischen Strecke.
-
Skifahren oder Snowboarden ist zwischen 3 und 6 Monaten möglich.
-
Schneeschuhwandern ist ausgezeichnet und kann nach 1 Monat begonnen werden.
-
Das Fahrrad kann innerhalb eines Monats nach der Operation abgeholt werden. Diese Sportart belastet den Rücken nicht, wenn Sie eine hohe Drehzahl verwenden und zu harte Entwicklungen vermeiden. Radfahren ist eine ausgezeichnete Herz-Kreislauf-Sportart für Quadrizeps und Waden, aber es belastet weder den Rücken noch den Magen.
-
Sportarten mit stark dissoziierten Schulter- / Beckenrotationen wie Tennis oder Golf sollten mindestens 6 Monate lang vermieden werden.
Job:
-
Sie sind bis zur postoperativen Untersuchung nach 3 Wochen mindestens vollständig krankgeschrieben, dann nach Ihrer Einschätzung.
-
In der Regel beträgt die durchschnittliche Dauer eines vollständigen Krankenstands für diese Art der Intervention 3 bis 4 Monate. Eine Teilzeiterholung folgt normalerweise dieser Zeit der vollständigen Unterbrechung.
Transport:
-
Autofahrten sollten im 1. Monat 30 aufeinanderfolgende Minuten nicht überschreiten. Wenn eine längere Fahrt erforderlich ist, machen Sie nach 30 Minuten eine Pause und gehen Sie während dieser Pause mindestens 10 Minuten. Eine längere Reise ist nicht nur schmerzhaft, sondern erhöht auch das Risiko einer tiefen Venenthrombose (die durch die Operation bereits vorübergehend erhöht wird).
-
Das am besten geeignete Transportmittel ist der Zug . Der Bus und das Flugzeug sind möglich und besser unterstützt als das Auto.
-
Wenn eine Reise zu Fuß möglich ist, nehmen Sie nicht das Auto!
-
Eine Woche vor der Operation gibt es keinen Unterschied mehr zwischen Beifahrer und Fahrer und Sie können je nach Wunsch fahren oder nicht.
Nacht:
-
Die Bauchlage ist nicht gut verträglich und wird nicht empfohlen.
-
Wenn keine Atemprobleme auftreten, ist eine flach liegende Position vorzuziehen, ein kleiner Winkel (10 Grad) ist jedoch akzeptabel.
-
Der empfohlene Matratzentyp ist entweder sehr hart oder Tempur vom Typ "Memory"
-
Während Sie auf dem Rücken liegen, müssen Sie ein Kissen unter die Knie legen, um eine Hyperlordose der Lendenwirbelsäule zu vermeiden. Wenn Sie auf der Seite liegen, müssen Sie ein Kissen zwischen die Knie legen, um eine Drehung des Beckens zu vermeiden.
Radiologische Untersuchungen:
-
Ihre Intervention kontraindiziert keine spätere radiologische Untersuchung. Röntgenstrahlen, ein CT-Scan, ein Ultraschall oder eine MRT sind im Falle einer medizinischen Indikation durchaus möglich. Für diese radiologischen Untersuchungen sind keine besonderen Vorsichtsmaßnahmen erforderlich.
Physiotherapie:
-
Physiotherapie wird auf ärztliche Verschreibung verschrieben und ist nicht systematisch.
-
In den meisten Fällen bewerten wir die Indikation zur Kontrolle 3 Wochen nach der Operation.
-
Die Ziele der Physiotherapie sind:
-
Pädagogisch (lernen Sie, sich mit Ihrem Rückenproblem zu verhalten)
-
Analgetikum (Schmerzen lindern)
-
Verbesserung der Propriozeption (Wahrnehmung des Körpers im Raum), insbesondere für das Becken und die Knöchel
-
Verbesserte Muskelfunktion bei reduzierter Kraft
-
-
Wählen Sie nach Möglichkeit einen Physiotherapeuten in Ihrer Nähe, um eine Autofahrt zu vermeiden.
.
Verschiedene:
-
Es ist möglich, mit dem speziellen Verband zu duschen, der angewendet wurde, aber er sollte durch anschließendes Abtupfen gut getrocknet werden. Nicht reiben, um den Verband und die Steristrips nicht abzuziehen.
-
Warten Sie am besten 4 Tage nach dem Entfernen des Verbands, um ein Bad zu nehmen.
-
Physiotherapie im Pool ist mit dem Duschverband möglich, Sie sollten jedoch nicht länger als 20 Minuten im Wasser bleiben.
-
Es ist möglich, den Sex wieder aufzunehmen, sobald Sie nach Hause kommen, aber es ist besser, Ihren Partner zum Arbeiten zu bringen.

